Ce este dislipidemia?
Dislipidemia se referă la un dezechilibru al nivelurilor de lipide (grăsimi) din sânge, în special al colesterolului și trigliceridelor. Această afecțiune poate include valori crescute ale colesterolului total și colesterolului LDL (colesterolul “rău”), colesterol HDL (colesterolul “bun”) scăzut sau niveluri mari de trigliceride. Dislipidemia este un factor de risc important pentru bolile cardiovasculare, cum ar fi infarctul miocardic și accidentul vascular cerebral.
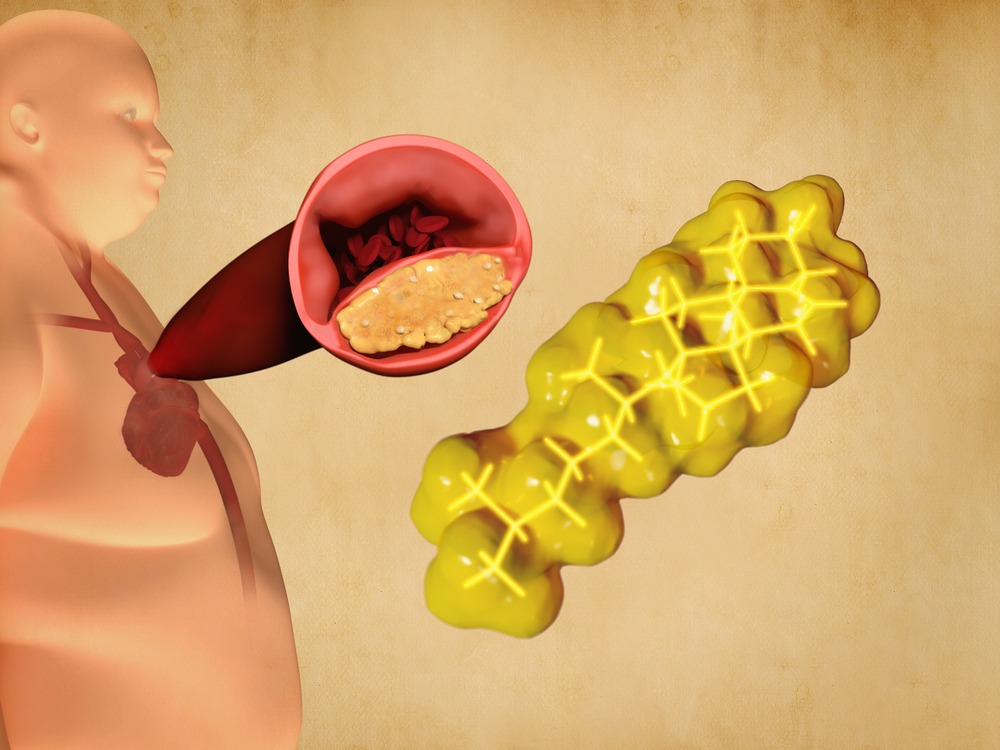
Cauze ale dislipidemiei:
- Factori genetici:
- Unele persoane pot moșteni un metabolism alterat al lipidelor, cum ar fi în cazul hipercolesterolemiei familiale, unde există un nivel crescut al colesterolului LDL.
- Factori de stil de viață:
- Dieta bogată în grăsimi saturate, trans și zaharuri procesate.
- Sedentarismul (lipsa activității fizice).
- Consumul excesiv de alcool.
- Fumatul, care scade nivelul colesterolului HDL și contribuie la creșterea colesterolului LDL.
- Afecțiuni medicale:
- Diabetul zaharat tip 2.
- Hipotiroidismul (funcționarea deficitara a glandei tiroide).
- Sindromul metabolic.
- Boala renală cronică.
- Sindromul Cushing.
- Medicamente:
- Anumite medicamente, cum ar fi diureticele, beta-blocantele, etc pot afecta (in general minor) nivelurile de lipide din sânge.
Consecințele dislipidemiei:
Dislipidemia nu prezintă simptome directe, ceea ce face ca diagnosticul să necesite determinari specifice de laborator. Totuși, în timp, un profil lipidic dezechilibrat poate duce la depunerea de plăci de aterom pe pereții arteriali, proces cunoscut sub denumirea de ateroscleroză. Aceasta poate restricționa fluxul sanguin și poate crește riscul de evenimente cardiovasculare grave, precum:
- Infarct miocardic („atac de cord”).
- Accident vascular cerebral (AVC).
- Boală arterială periferică („arterita”)
Diagnostic
Diagnosticul dislipidemiei se face de obicei printr-un test de sânge, numit profil lipidic, care măsoară nivelurile de:
- Colesterol total
- Colesterol LDL (colesterolul “rău”)
- Colesterol HDL (colesterolul “bun”)
- Trigliceride
Este recomandat ca persoanele cu factori de risc să își monitorizeze regulat nivelurile de lipide, începând de la vârsta de 20 de ani.
Persoanele mai vârstnice ce au suferit o perioadă îndelungată de dislipidemie beneficiază de o analiză numita Doppler carotidian. Aceasta este o metoda excelentă, noninvazivă, de a decela modificări (incipiente sau mai avensate) de ateroscleroză. Arterele carotide sunt vase sanguine importante care pot fi ușor și cu acuratețe examinate ecografic.
Tratament
Tratamentul dislipidemiei include atât modificări ale stilului de viață, cât și, în anumite cazuri, medicație.
- Modificarea stilului de viață:
- Dietă sănătoasă: Reducerea consumului de grăsimi saturate și trans, creșterea aportului de fibre și grăsimi sănătoase (omega-3, găsite în pește gras, nuci și semințe).
- Exercițiu fizic regulat: Efortul fizic are numeroase beneficii asupra sănătății, inclusiv un efect pozitiv asupra nivelurilor de colesterol. Activitatea fizică regulată contribuie la menținerea unui echilibru sănătos între diferitele tipuri de colesterol din sânge și ajută la prevenirea bolilor cardiovasculare. Iată cum influențează efortul fizic colesterolul:
1. Creșterea colesterolului „bun” (HDL)
- Exercițiile fizice cresc nivelul lipoproteinelor cu densitate mare (HDL), cunoscute sub numele de colesterol „bun”. HDL ajută la transportul colesterolului din artere către ficat, unde este metabolizat și eliminat din organism.
- O creștere a HDL contribuie la reducerea riscului de boli cardiovasculare.
2. Reducerea colesterolului „rău” (LDL)
- Activitatea fizică moderată și intensă poate contribui la scăderea nivelurilor de lipoproteine cu densitate mică (LDL), cunoscut drept colesterol „rău”. LDL este responsabil pentru formarea plăcilor de aterom pe pereții arterelor.
- Deși efectul direct al exercițiilor asupra LDL este mai mic comparativ cu cel asupra HDL, exercițiile contribuie indirect prin reducerea greutății corporale și îmbunătățirea metabolismului lipidic.
3. Scăderea trigliceridelor
- Trigliceridele sunt un alt tip de grăsimi din sânge, iar nivelurile crescute sunt asociate cu riscuri cardiovasculare. Efortul fizic regulat scade trigliceridele prin arderea grăsimilor și îmbunătățirea sensibilității la insulină.
4. Îmbunătățirea funcției sistemului cardiovascular
- Exercițiile fizice ajută la îmbunătățirea circulației și la reducerea inflamației arterelor, prevenind acumularea aterosclerozei.
5. Controlul greutății corporale
- Excesul de greutate este asociat cu un nivel crescut de colesterol LDL și trigliceride, dar și cu un nivel scăzut de HDL.
- Prin exerciții fizice regulate, se menține un echilibru energetic sănătos și se reduce grăsimea corporală, îmbunătățind profilul lipidic general.
6. Sensibilitatea la insulină
- Activitatea fizică îmbunătățește sensibilitatea la insulină, ceea ce ajută la reglarea metabolismului glucidic și lipidic. Persoanele cu sensibilitate redusă la insulină au adesea un profil lipidic dezechilibrat, iar exercițiile pot corecta partial acest aspect.
Tipuri de exerciții recomandate
- Exerciții aerobice (ex. mers rapid, alergare, înot, ciclism): Au cel mai mare impact asupra colesterolului HDL și trigliceridelor.
- Antrenamente de forță (ex. ridicarea greutăților): Ajută la reducerea grăsimii corporale și la creșterea masei musculare, ceea ce sprijină sănătatea cardiovasculară.
- Exerciții de intensitate variabilă (HIIT): Sunt foarte eficiente pentru scăderea grăsimii corporale și îmbunătățirea profilului lipidic.
Concluzie
Pentru a beneficia de efectele pozitive asupra colesterolului, se recomandă minimum 150 de minute de activitate fizică moderată pe săptămână sau 75 de minute de activitate intensă. Aceste eforturi nu doar că îmbunătățesc profilul lipidic, dar contribuie și la starea generală de sănătate și la prevenirea bolilor cronice.
Renunțarea la fumat și limitarea consumului de alcool.
Medicamente
1.Statinele: Acestea sunt cele mai utilizate medicamente pentru scăderea colesterolului LDL. Ele acționează prin inhibarea enzimei HMG-CoA reductază, o enzimă cheie în sinteza colesterolului la nivelul ficatului. Prin scăderea colesterolului LDL („colesterolul rău”), statinele contribuie la reducerea riscului de boli cardiovasculare, cum ar fi infarctul miocardic și accidentul vascular cerebral.
Exemple de statine
- Simvastatina (Zocor)
- Atorvastatina (Sortis, Lipitor)
- Rosuvastatina (Crestor)
- Pravastatina (Pravachol)
- Fluvastatina (Lescol)
Indicații principale
- Hipercolesterolemia primară (niveluri crescute de LDL)
- Dislipidemia mixtă
- Prevenția primară și secundară a bolilor cardiovasculare (la pacienții cu factori de risc sau antecedente)
Beneficii
- Reduc riscul de ateroscleroză prin scăderea acumulării de plăci de colesterol pe vasele de sânge.
- Îmbunătățesc prognosticul pacienților cu boli cardiovasculare existente.
- Unele studii sugerează că pot avea și efecte antiinflamatorii.
Efecte secundare posibile
- Reacții comune:
- Dureri musculare (miopatie)
- Greață sau tulburări gastrointestinale
- Durere de cap
- Reacții mai rare:
- Rabdomioliză (o formă severă de leziune musculară, mai frecventă la doze mari)
- Creșterea enzimelor hepatice
- Reacții alergice
Precauții
- Pacienții cu boli hepatice sau cu afectare renală trebuie să utilizeze statinele cu precauție.
- Nu sunt recomandate în timpul sarcinii sau alăptării.
- Consumul excesiv de suc de grapefruit poate crește riscul de efecte secundare, deoarece interferează cu metabolizarea statinelor.
2. Fibrații: Utilizați în mod special pentru reducerea trigliceridelor.
3. Inhibitori ai absorbției de colesterol: Medicamente care reduc absorbția colesterolului din intestin.
4. Suplimente cu omega-3: Pot ajuta la scăderea trigliceridelor.
Prevenție: Prevenirea dislipidemiei se concentrează pe adoptarea unui stil de viață sănătos, care include o alimentație echilibrată, activitate fizică regulată și menținerea unei greutăți corporale sănătoase. De asemenea, monitorizarea periodică a nivelurilor de lipide este importantă, mai ales pentru persoanele cu risc crescut de boli cardiovasculare.
În concluzie, dislipidemia este o afecțiune tratabilă, iar abordarea precoce și corectă poate preveni complicațiile grave, protejând astfel sănătatea cardiovasculară pe termen lung.
Alte articole despre afecțiuni cardiologice
Alte articole despre prevenția cardiovasculară
